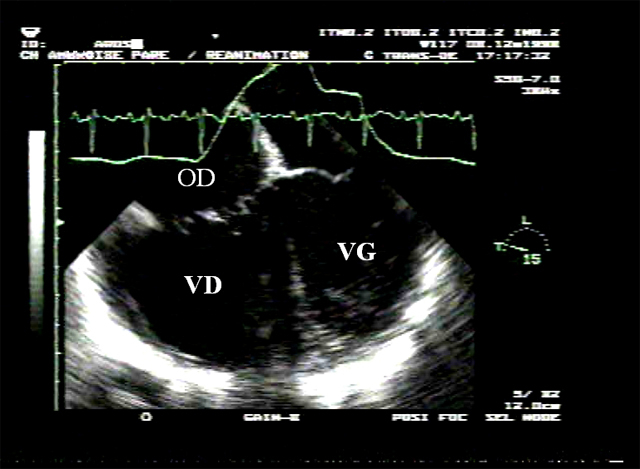
La surcharge diastolique du ventricule droit se traduit par une dilatation de la cavité ventriculaire droite en fin de diastole. Cette dilatation est facile à observer, mais plus difficile à mesurer précisément : la forme particulière du ventricule droit rend tout calcul de volume par l’échocardiographie impossible en pratique. Par contre, il est facile de mesurer la surface du ventricule droit en grand axe, par une vue apicale 4 cavités, ou par voie trans-œsophagienne. On peut ainsi établir le rapport des surfaces télé-diastoliques des deux ventricules, ce rapport étant normalement inférieur ou égal à 0,6. Un rapport supérieur à 0,6 peut donc être considéré comme témoignant d’une dilatation ventriculaire droite. Mais celle-ci n’est pas forcément pathologique, et doit être interprétée en fonction des autres signes échocardiographiques, et en particulier en fonction de la présence ou non d’une anomalie septale suggérant une surcharge systolique. De même, un aspect Doppler normal du flux mitral, permet, devant un VD qui semble légèrement dilaté, d’éliminer une cause pathologique. Par contre, un rapport égal ou supérieur à 1 témoigne d’une dilatation ventriculaire droite marquée, et est toujours pathologique.
Film 8 : Patient sous ventilation contrôlée pour un SDRA secondaire à une pneumopathie varicelleuse extensive. L’ETO démontre la présence d’un CPA. Sur cette coupe grand axe du ventricule gauche, le VD apparaît très dilaté puisque que sa surface dans ce plan de coupe est plus importante que celle du VG. Le VG présente une restriction importante avec une aspect allongé typique dans cette situation « en doigt de gant ».
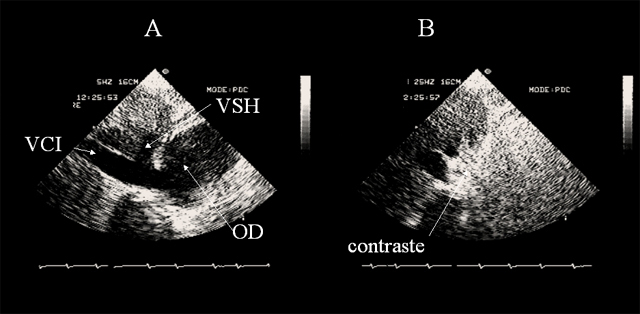
La dilatation ventriculaire droite observée au cours du cœur pulmonaire aigu est associée à une dilatation auriculaire droite (Figure 2, Figure 10), et à un élargissement de la veine cave inférieure.
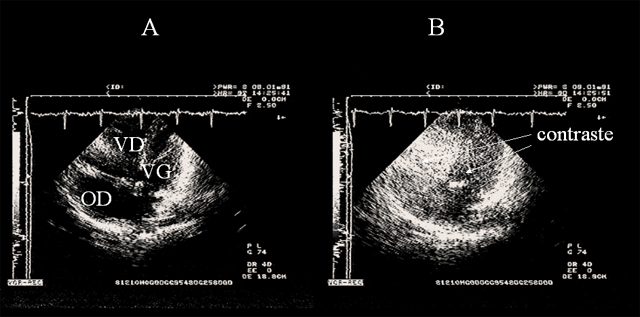
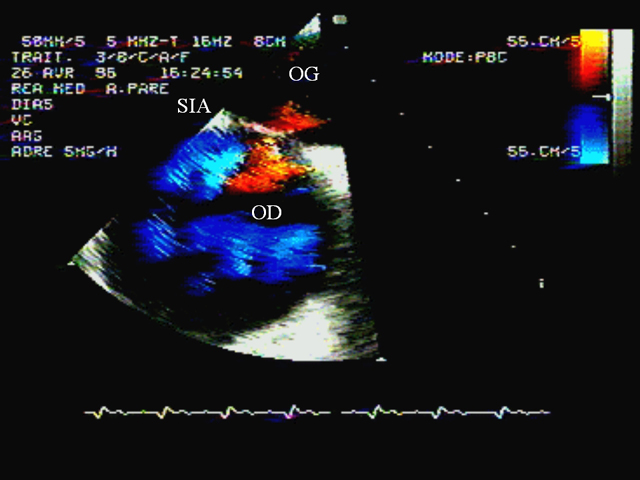
On observe aussi une régurgitation tricuspidienne, qu’on peut mettre en évidence par échographie de contraste (Figure 11), et qui est utilisée pour mesurer, grâce au Doppler, la pression artérielle pulmonaire systolique (Figure 3). Lorsque la pression auriculaire droite devient supérieure à la pression auriculaire gauche, on peut assister à la ré-ouverture d’un foramen ovale, qui était resté perméable. Cette anomalie, qui provoque un shunt droit-gauche, peut être détectée par l’échographie de contraste (Figure 12), ou par le Doppler couleur (Figure 13) (5, 6). Au cours de la maladie thrombo-embolique, elle est à l’origine d’embolies artérielle paradoxales (7).
Film 9 : ETO chez une patiente sous ventilation contrôlée pour un SDRA secondaire à une inhalation massive. Après plusieurs jours de ventilation, la patiente développe un CPA. L’ETO objective la présence d’un foramen ovale perméable (flux orangé), grâce au Doppler couleur, en utilisant l’image bidimensionnelle (à droite) couplé au mode temps-mouvement (à gauche).